COV'IDEES
Cette rubrique est faite pour partager les bonnes idées de chacun, dans l’optique de pouvoir les transmettre à d’autres et améliorer la prise en charge de nos patients, la sécurité et l’efficacité de nos équipes.
Alors, c’est parti, envoyez-nous vos idées à l’aide de la rubrique Contact !
La Cov’idée que nous partageons aujourd’hui, nous vient de la NASA qui met en ligne sur ce lien, différents types de masques respiratoires, que l’on peut imprimer chez soi à condition d’avoir une imprimante 3D.
Chaque masque a des avantages et inconvénients ; Ainsi, chaque fiche technique nous renseigne sur son poids, son ajustement au visage selon la forme de celui-ci, son coût et sa durée de production, sa viabilité dans le temps etc…
Tous les plans sont téléchargeables gratuitement. Les masques ont différents noms : le masque « confort », le masque « commercial », le masque « performance »



En cette période de « pré-déconfinement », cela pourra donner des idées à ceux qui ont les moyens d’en imprimer.
Bon week-end à tous
En pleine pandémie de COVID-19, beaucoup de soignants sont amenés à rejoindre des équipes nouvellement constituées. Beaucoup d’entre nous travaillent dans des environnements nouveaux ou inhabituels avec des gens que nous ne connaissons pas toujours.
Par ailleurs, les équipements de protection individuelle utilisés pour prendre en charge des patients atteints du COVID rendent l’identification des soignants encore plus difficile.
#TonNomTaFonction est un challenge lancé à l’ensemble de la communauté soignante.
L’idée est simple : mettre votre prénom et fonction sur vos calots afin que vos patients et vos collègues soignants puissent facilement vous identifier.
Les avantages : faciliter la communication, améliorer le travail d’équipe, la répartition des tâches, savoir qui est qui, qui fait quoi, connaître ses coéquipiers et donc l’ambiance de travail.
Les inconvénients : aucun sinon prendre 1 min pour écrire son nom et sa fonction de façon visible.

Ce soir, je vous relaie le message et la Cov’idée qu’un médecin généraliste nous a adressés via la rubrique contact, et que nous remercions :
« Tout d’abord merci d’avoir eu l’idée de ce site qui est devenu pour moi une référence en termes de prise en charge et recommandations dans ma pratique quotidienne de médecin généraliste de ville.
J’apprécie également regarder les Cov’idées et je souhaite apporter ma petite pierre à ce partage en vous transférant une idée qui m’a été présentée.
Il s’agit du COVID CLEAN imaginé par la société CARMA MC.
En moins de 15 minutes est installé un espace confiné avec mise en dépression et filtration de l’air permettant d’éliminer plus de 99% de la charge virale de l’air respirée.
Venant compléter le port du masque, cette solution réduit de façon importante le risque de contamination autour du lit d’un malade par exemple ou lors des prélèvements de patient présentant des signes cliniques de COVID-19. »
A préciser : nous n’avons aucun lien ou conflit d’intérêt avec cette société
Aujourd’hui, nous partageons le plan de sortie de crise de l’Institut Santé.
Nous avons repris les 7 recommandations stratégiques de manière synthétique ci-dessous mais vous pouvez lire le rapport dans son intégralité sur le lien suivant.
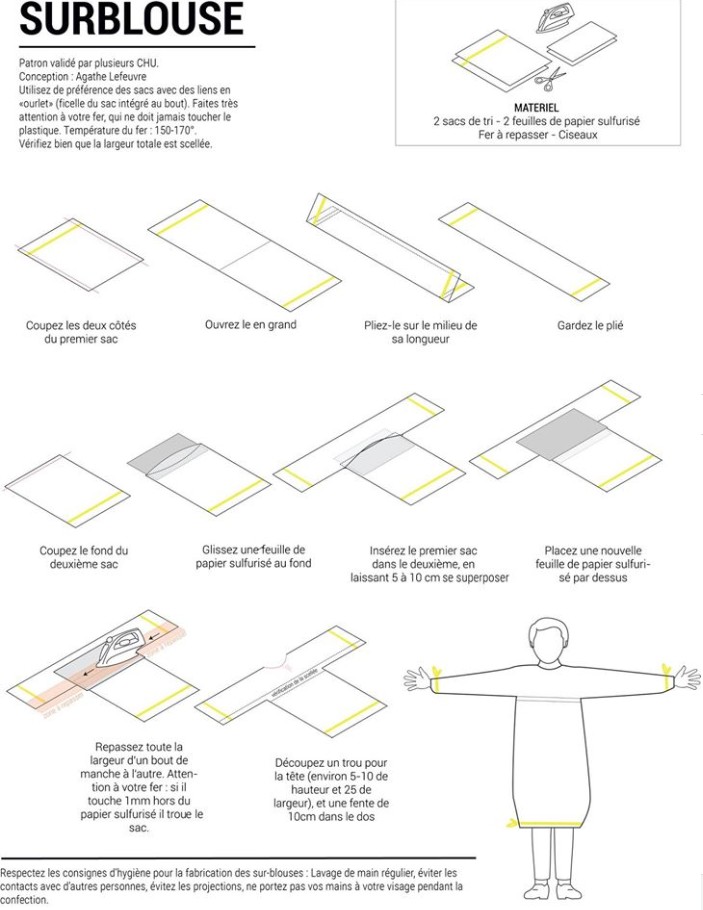
Pénurie de masques, de gants, de seringues, de médicaments et également… de surblouses.
C’est sur les réseaux sociaux, sur la page de @agathevousgate puis celle d’un EHPAD, que nous avons trouvé cette idée pour protéger les soignants en première ligne, qui manquent cruellement de matériel.
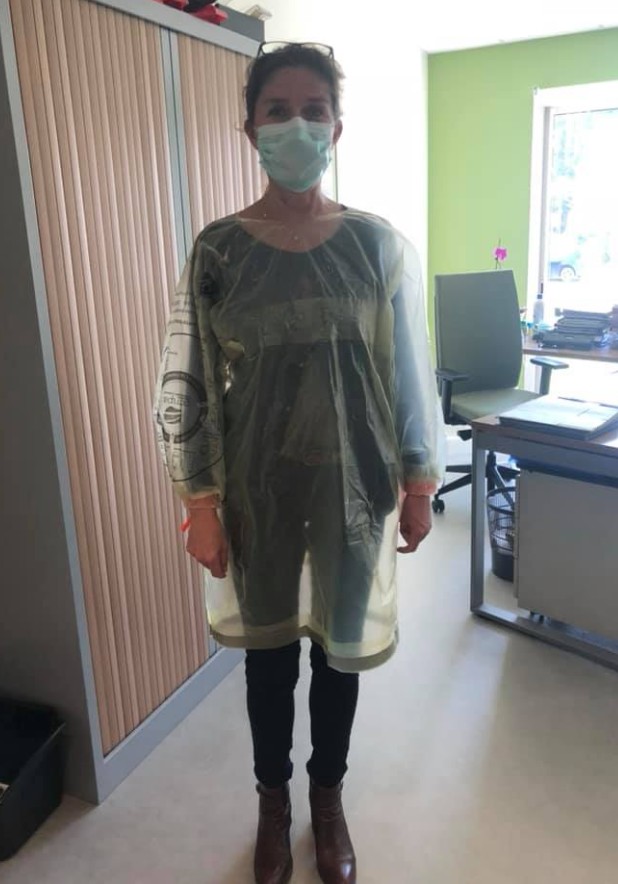
Un patron, en libre accès sur la toile, vous permet de transformer des sacs poubelles jaunes en surblouses. Les collectivités participent à l’effort en livrant des sacs.
Nous vous mettons ici le patron de réalisation et une photo du rendu final. Pour avoir de plus amples informations, rendez-vous sur les réseaux sociaux, et notamment sur la page Facebook @agathevousgate.
Nous pouvons y lire, en date du 6 avril 2020 : « La fabrication des sacs est en cours de « semi-industrialisation » grâce à un partenaire fabricant. Nous avons un gros espoir que nos blouses seront distribuées partout, et si ce n’est pas ma solution, cela sera une autre. Le plus important est que nous trouvions une solution locale le plus vite possible avec des matières premières disponibles et des lignes de production rapides ! Depuis 3 jours, nous travaillons pour rendre cela possible, c’est en très bonne voie. Merci à tous les acteurs de ce projet. Je les citerai tous une fois que tout sera parfaitement validé de tous les côtés. »
La Cov’idée du jour nous vient de facebook.
Un groupe de Maker met à disposition ses imprimantes 3D pour la création de visières de protection destinées aux soignants.
Nous avons rejoint le groupe et nous avons eu des visières livrées le lendemain dans notre CHU.
Les groupes sont répartis en différentes régions et s’appellent « Shields Visières Solidaires »
Faites votre demande ici !
Ce jour, nous publions un numéro d’aide psychologique destiné aux soignants. Ce numéro sera affiché en permanence au bas de l’application. La confrontation à l’afflux de patients, aux cas graves, à la détresse de votre famille et/ou de vos collègues peuvent nourrir un sentiment d’impuissance et de fatigue.
Soyez bienveillant avec vous-même et votre entourage et surveillez l’apparition de symptômes pathologiques : tristesse prolongée, troubles du sommeil, consommation de toxique. Communiquez entre collègues… Voici beaucoup de conseils sur ce flyer réalisé par l’équipe de la CUMP.
Soutien psychologique aux soignants
Numéro vert du gouvernement, ouvert 24 heures sur 24 et 7 jours sur 7 :
0 800 130 000
Cette plateforme téléphonique (appel gratuit depuis un poste fixe en France) permet d’obtenir des informations sur le Covid-19.
Numéro vert du service d’entre aide et de soutien psychologique de la Croix Rouge française :
09 70 28 30 00 ou 0800 858 858
Des bénévoles sont disponibles 7 jours sur 7, de 10h à 22h en semaine, de 12h à 18h le week-end.
Appels anonymes et confidentiels.
Aujourd’hui, permettez-moi de citer une de mes idées.
Tout d’abord je remercie la société Iminance Amiens (Sébastien, Sacha et Justine) pour avoir réalisé le projet en seulement 24h et gratuitement. Je remercie aussi Martial pour les heures passées sur ce travail, ses idées et sa validation.
Après une garde compliquée, j’ai pu constater, que nous étions tous en difficulté, une fois arrivés dans la zone du bloc opératoire affectée à l’habillage pour les urgences en salle « Covid ».
Nous connaissons pourtant le protocole mais avec la fatigue, le stress, nous perdons nos repères. Les protections utilisées se confondent avec l’habit stérile des chirurgiens. Au moment du déshabillage et après quelques heures de bloc opératoire, nos idées se mélangent.
Voici donc l’idée : des vidéos en motion design, très concises, tournent en boucle sur une tablette en continue pour nous conforter dans les étapes à suivre. Je vous laisse les découvrir.
Si vous souhaitez utiliser ces vidéos dans vos vestiaires ou votre bloc, contactez-nous via la rubrique dédiée et nous vous transférerons la vidéo, libre de droit. VIVE IMINANCE qui réalise un magnifique boulot !
Système de protection contre les aérosolisations en salle d’opération lors des manœuvres d’intubation/extubation (Dr. Kohnen L/ Dr.Kaba, CHU Sart-Tilman, Liège,Belgique)
1. Historique
La pandémie mondiale de coronavirus Covid-19 a débuté en novembre et a pris naissance en Chine. Depuis, la pandémie ne cesse de croître, touchant un très grand nombre de pays dans le monde. La Belgique ne fait pas exception et est actuellement touchée, mettant notre système de santé sous pression.
Ce virus se propage par voie aéroportée principalement mais également par contact direct (via les sécrétions ORL). Actuellement, plus de 10000 personnes sont touchées en Belgique et pratiquement 500 patients sont décédés des suites de cette infection.
Le personnel soignant fait actuellement face à un nombre croissant de patients Covid-19 positifs. Les systèmes de protection classiques (masques chirurgicaux, lavage des mains) ne suffisent malheureusement pas à garantir une bonne protection du personnel soignant. Les masques FFP2, seules protections efficaces contre les projections aérosolisées manquent dans nos Hôpitaux.
De plus, en salle d’opération, le personnel soignant se retrouve dans des conditions à haut risque lors d’intubation de patients Covid-19. En effet, l’intubation et l’extubation sont des étapes qui exposent particulièrement nos anesthésistes, infirmières, assistants et chirurgiens.
Une étude récente du Massachusetts Institute of Technology (MIT) démontre que les gouttelettes émises lorsque le patient tousse ou éternue se répandent sur plus d’ 1 mètre et demi. Dans certaines conditions, ces gouttelettes pourraient même former un nuage qui s’étendrait jusqu’à 8 mètres.
L’ idée de contenir, dans une « bulle » de protection, la sphère ORL des patients, durant leur transfert en salle d’opération, lors de l’intubation ainsi que l’extubation semble donc être légitime.
2. Prototype
Le 22 mars 2020, un prototype « maison » en carton est réalisé. L’idée semble pouvoir être adaptée.
Une structure en plexiglass transparente semble être le matériau idéal afin de garder une transparence parfaite et permettre à l’anesthésiste une intubation aisée.
Une bulle en plexiglass sur une structure en inox, elle-même fixée à la table d’opération sera réalisée. Les mesures sont prises. Deux orifices seront réalisés à l’arrière. Un système étanche en silicone permettra le passage des mains de l’anesthésiste tout en limitant les fuites. Un troisième orifice (optionnel) sera réalisé sur la face latérale droite afin de permettre à l’infirmière d’aider l’anesthésiste. Cet orifice ne semble pas être obligatoire.
Une membrane collante type « Stéri-drape» (voir photo) sera posée sur la face antérieure du système afin de limiter l’exposition aux aérosols vers l’avant.
Un système de ventilation devra également être mis en place. L’idée est d’amener de l’air (avec ou sans O2 supplémentaire) via un tube (système optionnel) et deux autres tubes aspireront l’air confiné dans la bulle. Cet air (potentiellement contaminé par des particules virales covid 19) sera dirigé ,via un système de collecteurs (2 tuyaux), vers le système de flux ( en pression négative) de la salle d’opération.( système obligatoire)
Ce système diminuera donc le risque de dispersion des particules aérosolisées dans la salle d’opération mais également dans la « bulle » elle-même.
Nous calculerons le débit du flux (à faire) ainsi que le volume de la « bulle » (à faire) afin de déterminer le temps nécessaire à un « nettoyage » complet du système avant son retrait.
Ce vendredi 27, un premier test en salle d’opération est réalisé. Le Dr. Kaba a réalisé l’intubation sans aucune difficulté. Lors de ce premier cas, l’intubation a été réalisée selon la procédure COVID, avec le système d’intubation sous scopie (vidéo-laryngoscope). Ce lundi, les Dr. Kaba et Marchand ont réalisé une deuxième intubation. Avec succès. Cette fois-ci, ils ont réalisé celle-ci sans l’utilisation du vidéo-laryngoscope.
Cette notion est importante étant donné la pénurie de vidéo-laryngoscope mais également la difficulté d’en obtenir de nouveaux (sans compter leur coût actuellement très important)
3. Système existant
Un système semblable a été réalisé en 2005 à Taiwan.
Quatre différences notables :
- Notre système est fixé à la table de salle d’opération. Limitant ainsi les mauvaises manipulations.
- Notre système est ventilé et les particules en suspension dans la bulle aspirées vers le flux.
- Notre système est fermé par une membrane type stéri-drape, limitant les fuites d’ aérosols vers l’ avant.
- Notre système intègre des membranes en silicone rendant le système le plus étanche possible.
4. Avantages du système par rapport aux conditions d’intubation actuelles
- Protection majeure contre les aérosolisations en salle d’ opération
- Permet l’intubation sans vidéo-laryngoscope
- Permet une ventilation pré-intubation pour les patients le nécessitant (actuellement interdit par le protocole d’ intubation COVID)
- Permet une ventilation avec un masque laryngé (interdit actuellement selon protocole d’intubation COVID) diminuant ainsi l’utilisation excessive de curare (médicament à utiliser parcimonieusement vu le contexte et la possibilité de rupture de stock)
Pour vous aider dans la prise en charge des patients face à la crise COVID-19, nous vous conseillons un autre outil gratuit, celui de notre partenaire 360 medics : « COVID-19 Algo ». Il s’agit d’un algorithme interactif des recommandations pour la médecine de ville.
Pour y accéder, téléchargez gratuitement l’application 360 medics : qrco.de/bbL0Rf ou inscrivez-vous sur www.360medics.com.
Plus de 250 000 soignants l’utilisent !
Dans le cadre de la situation sanitaire actuelle et pour pallier à la pénurie de masques de soins, nous vous présentons un modèle de création de masque de type I en feuille d’emballage de stérilisation type SMS (barrière filtrante > 98%) venant du CH Métropole Savoie.
Toutefois, ces masques ne sont pas conformes à la norme EN 14683 et ne peuvent être utilisés ni comme masques chirurgicaux, ni par les soignants en contacts avec les patients.
Cliquez ici pour accéder au pdf complet
La Cov’Idée de Jérôme Cros, anesthésiste-réanimateur, auteur du livre « Mieux communiquer entre soignants » publié en 2018 et mis ici gracieusement à disposition par les Editions Arnette :
« Avec le Covid-19, les soignants font face à une situation inédite : ils doivent s’adapter à un nombre inhabituel de patients, à des environnements parfois nouveaux, à des collègues qu’ils ne connaissent pas toujours.
Le travail en équipe devient alors un outil indispensable pour gagner en efficacité et en sécurité.
Dans le monde de l’aviation, le facteur humain est pris en compte depuis de nombreuses années. La santé peut s’inspirer de ces avancées (1).
Nous proposons ici de développer le concept de phraséologie, composé de règles de communication claires, simples et efficaces.
Le tableau suivant détaille les principales règles de la phraséologie médicale :
Règles | Ce qui | Ce qu’il |
LE MESSAGE | ||
Cadrer le message | Etablir un objectif clair. | Laisser le |
Être | « Si la tension artérielle moyenne baisse sous
| « Si la tension artérielle baisse, fait de
|
Eviter la métonymie | « Il faut descendre Sophie Pagès à la radio ». | « Il faut faire descendre la chambre deux cents cinq
|
Utiliser un verbe précis | « Tu peux intuber ». | « Vas-y ». |
Personnaliser | Identifier | Oublier de |
Situer, temporaliser | « C’est Véronique la sage-femme de maternité | « Venez vite il y a un nouveau-né en arrêt |
Accompagner | « Injecte deux microgrammes de sufenta » | « Fais deux de sufenta » |
Limiter l’usage d’acronymes | « Prépare une seringue de noradrénaline à | « prépare la Nad » |
Utiliser | Utiliser | Parler au |
Eviter les | Être aussi | Suggérer |
Passer à | Fournir un | Compter uniquement |
L’ATTITUDE | ||
Utiliser | Parler | Parler de Parler de |
Attirer | Changer de | Renoncer à |
Observer | Communiquer | Ignorer Rester |
Limiter le | Rester | Troubler |
L’ECHANGE | ||
Fermer la | Répéter Attester | Laisser un |
Grimper | Susciter | Fermer la Ignorer le |
Identifier | Connaître Augmenter | Garder les
|
Utiliser | Inventer | Echanger |
Prendre en | Que la | Echanger |
PIEGES ET SITUATIONS DIFFICILES | ||
Avouer ses | Dire « je ne sais pas » quand c’est | Remplacer |
Exprimer | Être | Taire ses doutes. |
Appliquer | Gérer la | Laisser |
LA MISE EN APPLICATION | ||
Ne pas | Intégrer Utiliser | Moins Utiliser |
changer | Accepter Fixer un | Négliger Appliquer |
Créer ses propres règles | Impliquer | Laisser |
1. d’Agincourt-Canning LG, Kissoon N, Singal M, Pitfield AF. Culture, communication and safety : lessons from the airline industry. Indian J Pediatr. juin 2011;78(6):703–708.
« Bonjour, pour protéger les sièges des véhicules des personnels soignants, certains garages nous ont mis à disposition des housses de protection pour siège de voiture. Mon voisin garagiste m’en avait donné 30.

Malheureusement depuis, nous n’en avons plus. J’ai contacté d’autres garages aux alentours mais ils sont tous fermés, et nous utilisons désormais, pour beaucoup d’entre nous, des sacs poubelles… »
HEREDIA Véronique
Infirmière coordinatrice SSIAD

Après des explications sur le fonctionnement d’un respirateur, les ingénieurs ont démonté un masque Easybreath pour évaluer les changements à effectuer. Puis, à l’aide d’une imprimante 3D, ils ont pu fabriquer les raccords de connexion entre le masque modifié et les tubes hospitaliers.
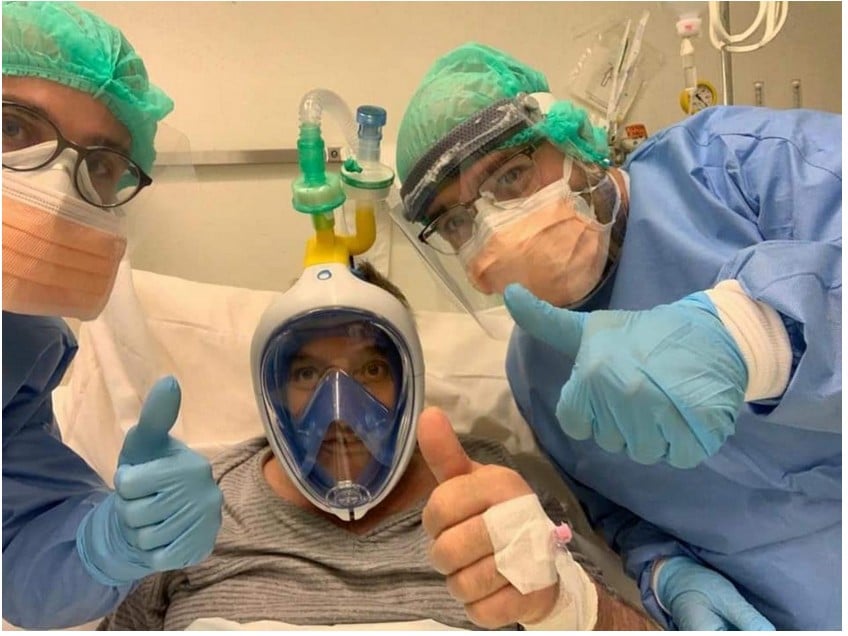
Comme on peut le voir sur les nombreuses photos, les Italiens ont retiré la partie supérieure du tuba qu’ils ont remplacée par leur adaptateur imprimé en 3D. La transmission des plans par Decathlon a permis la réalisation rapide des pièces, notamment pour connaître la dimension exacte de la sortie d’air.
Le premier prototype a été testé dans deux hôpitaux, à Bresciano et Brescia, et d’après le journal La Repubblica « les résultats sont encourageants. »
En savoir plus sur Com-Scape
En période de crise, une communication efficace entre équipiers/soignants permet de réduire le nombre d’évènements indésirables et ainsi renforcer la sécurité des soins. Cela permet également de renforcer la qualité de vie au travail de chacun en limitant les incompréhensions à l’aide d’un dialogue ouvert. COM-SCAPE propose des formations sur-mesure articulées autour de l’escape game et de la simulation pour développer vos compétences non techniques et votre communication !